அலர்ஜிக் ஆங்கிடிஸ் மற்றும் கிரானுலோமாடோசிஸ் (சர்க்-ஸ்ட்ராஸ் சிண்ட்ரோம்) என்றால் என்ன?
அலர்ஜிக் ஆங்கிடிஸ் மற்றும் கிரானுலோமாடோசிஸ் (ஏ.ஏ.ஜி., சர்க்-ஸ்ட்ராஸ் சிண்ட்ரோம் என்றும் அறியப்படும்) என்பது இரத்த நாளங்களின் வீக்கத்தினால் (நாள அழற்சி) வகைப்படுத்தப்படும். ஒரு அரியவகை கோளாறு ஆகும். இந்த நோய் பல உறுப்பு அமைப்புகள், குறிப்பாக சுவாச அமைப்பை பாதிக்கிறது. கிரானுலோமாஸ் (கிரானுலோமாடோசிஸ்) என்று அழைக்கப்படும் முடிச்சுரு தசைகளில் ஏற்படும் வீக்கத்தின் வளர்ச்சி மற்றும் இரத்தத்திலும் திசுக்களிலும் சில வெள்ளை இரத்த அணுக்களின் அசாதாரண தொகுதி (உயர் குருதிச்செவ்வணு நலிவு) ஆகியவை இந்த நோயின் மற்ற சிறப்பியல்புகள் ஆகும். மருத்துவ ரீதியாக, இந்த கோளாறு ஈஸ்னோபிலிக் பாலிங்காய்டிடிஸ் உடன் கிரானுலோமாடோசிஸ் என்றும் அழைக்கப்படுகிறது.
நோயின் முக்கிய தாக்கங்கள் மற்றும் அறிகுறிகள் யாவை?
முக்கியமாக, இந்த நோய் உடலில் உள்ள தமணிகளை பாதிக்கிறது, எனவே, பாதிக்கப்பட்ட உறுப்புகளைச் சார்ந்தும், நோயின் தாக்கத்தைப் பொறுத்தும், அறிகுறிகள் வேறுபடலாம். அறிகுறிகள் வேறுபடலாம் என்றாலும், இரத்த ஈஸ்னோபிலியா, ஆஸ்துமா மற்றும்/அல்லது நாசி சைனஸ் பாலிப்ஸ் கிட்டத்தட்ட அனைத்து நோயாளிகளிலும் காணப்படுகின்றன. மற்ற அறிகுறிகளில் சில பின்வருமாறு:
- காய்ச்சல் மற்றும் சோர்வு.
- கைகள் அல்லது கால்களில் அசாதாரண பலவீனம்.
- வயிற்று வலி, தசை, மற்றும்/அல்லது மூட்டுகளில் வலி.
- நெஞ்சு வலி அல்லது படபடப்பு (இதயத் துடிப்பு, ஒழுங்கற்று இருத்தல்).
- திடீர், கடுமையான எடை இழப்பு.
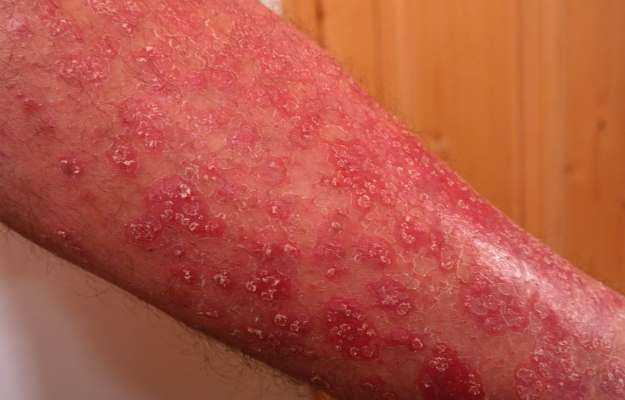
- தோல் அழற்சி (மீண்டும் மீண்டும் வரக்கூடிய மற்றும் பரவக்கூடிய படை நோய், ஊதாநிறப் புள்ளிகள், அல்லது சருமத்தில் ஏற்படும் திரள்வு).
- கைகள் அல்லது கால்களில் உணர்வின்மை அல்லது கூச்ச உணர்வு.
- மருந்துகள் மூலம் குறையாத மூச்சடைப்பு அல்லது இருமல்.
- சிரையழற்சி (நரம்பு வீக்கம்).
- நுரையீரல் அடைப்பு (நுரையீரலில் உள்ள ஏதேனும் ஒரு தமனியில் அடைப்பு, பெரும்பாலும் இரத்தக் உறைவின் காரணமாக).
- மலக்கழிவில் இரத்தம்.
நோய் தாக்குதலுக்கான முக்கிய காரணங்கள் என்ன?
இந்த நிலைக்கான முக்கிய காரணம் இன்னும் தெரியவில்லை.இருப்பினும், சாத்தியமான சில காரணங்கள் பின்வருமாறு:
- சுற்றுச்சூழல் காரணிகள்.
- மரபியல்.
- நோயெதிர்ப்பியல்.
- ஆன்டி-நியூட்ரோபில் சைட்டோபிளாஸ்மிக் ஆன்டிபாடிகள் (ஏ.என்.சி.ஏ) போன்ற தன்னெதிர்ப்பு நிலைகள் – நேர்மறை.
- இரத்தத்தில் உள்ள ஹார்மோன் போன்ற இரசாயனங்கள் (சைட்டோக்கைன்கள்).
இதன் கண்டறியும் முறைகள் மற்றும் சிகிச்சை முறைகள் யாவை?
நோயை கண்டறிவதற்கு, மருத்துவர் அனைத்து அறிகுறிகள் மற்றும் தாக்கங்களை கருத்தில் கொண்ட பின், முழுமையான உடல் பரிசோதனையை மேற்கொள்வார். இதைப் பொறுத்து, மருத்துவர் குறிப்பிட்ட சில சோதனைகளையும் பரிந்துரைக்கலாம், அவை பின்வருமாறு:
- இரத்தப் பரிசோதனைகள்.
- மார்பு பகுதியின் எக்ஸ்-கதிர்கள் (எக்ஸ் - ரே) சோதனை போன்ற பிரத்யேக இயல்நிலை வரைவு ஆய்வுகள்.
- சில நேரங்களில், இந்த நிலையின் குறிப்பிடத்தக்க இயல்புகளை அறிய, பாதிக்கப்பட்ட திசு அல்லது உறுப்பின் திசுப் பரிசோதனை மேற்கொள்ளப்படுகிறது.
- ஆன்டி-நியூட்ரோபில் சைட்டோபிளாஸ்மிக் ஆன்டிபாடிகளின் அளவை கண்டறிய இரத்த பரிசோதனை (ஏ.என்.சி.ஏ).
- பிராங்கோஸ்கோபிக் லாவேஜ்.
- 2டி மின் ஒலி இதய வரைவு போன்ற இருதய செயல்முறை சோதனைகள்.
- நுரையீரல் செயல்முறை சோதனைகள்
சிகிச்சை:
இந்த நிலைக்கான சிகிச்சை அதன் தீவிரத்தை சார்ந்துள்ளது, சிகிச்சை முறைகள் பின்வருமாறு:
- நாள அழற்சியின் வெளிப்பாடுகள் தீவிரமாக இல்லாதவருக்கு (நாள அழற்சி அல்லாத தொடர்பான செரிமான, இதயம், பெருமூளை அல்லது சிறுநீரக ஈடுபாடு) கார்டிகோஸ்டீராய்டுகள் மருந்துகள் மூலம் சிகிச்சை அளிக்கலாம். இந்த சிகிச்சையில், நோயாளிகளில் மூன்றில் ஒருவருக்கு பின்னடைவு ஏற்படலாம், அதேசமயத்தில் 90% நோயாளிகள் முழுமையாக குணமடையலாம்.
- கடுமையான வெளிப்பாடுகள் கொண்டவர்களுக்கு, கார்டிகோஸ்டீராய்டு மருந்துகள் மற்றும் நோய்எதிர் திறனொடுக்கி மருந்துகள் (ஆஸ்யாதியாபரைன், சைக்ளோபாஸ்பமைடு தோல்அழற்சி நீக்கமருந்து, அல்லது மீத்தோடிரெக்சேட் போன்றவை) ஆகியவற்றின் கலவை பயன்படுத்தப்படுகிறது. பொதுவாக, முதல் மூன்று முதல் ஆறு மாதங்களுக்கு, இயக்க ஊக்கி மருந்துகள் மற்றும் சைக்ளோபாஸ்பமைடு தோல்அழற்சி நீக்கமருந்து கலவையைப் பயன்படுத்தலாம், இதனைத் தொடர்ந்து பல மாதங்களுக்கு பராமரிப்புக்காக சைக்ளோபாஸ்பமைடு தோல்அழற்சி நீக்கமருந்துக்கு பதிலாக மீத்தோடிரெக்சேட் அல்லது ஆஸ்யாதியாபரைன் கொடுக்கலாம்.

 OTC Medicines for அலர்ஜிக் ஆங்கிடிஸ் மற்றும் கிரானுலோமாடோசிஸ்(சர்க்-ஸ்ட்ராஸ் சிண்ட்ரோம்)
OTC Medicines for அலர்ஜிக் ஆங்கிடிஸ் மற்றும் கிரானுலோமாடோசிஸ்(சர்க்-ஸ்ட்ராஸ் சிண்ட்ரோம்)